A consolidação viciosa do navicular ocorre em aproximadamente 5 a 15% de todas as fraturas agudas do osso navicular, sendo que a necrose do navicular ocorre em cerca de 3%. Os fatores de risco para consolidação viciosa do navicular incluem diagnóstico tardio ou não realizado, proximidade proximal da linha de fratura, deslocamento superior a 1 mm e fratura com instabilidade do carpo. Se não tratada, a pseudoartrose osteocondral do navicular está frequentemente associada à artrite traumática, também conhecida como pseudoartrose osteocondral do navicular com osteoartrite colapsante.
Enxertos ósseos com ou sem retalho vascularizado podem ser usados para tratar pseudoartroses osteocondrais do navicular. No entanto, em pacientes com osteonecrose do polo proximal do osso navicular, os resultados de enxertos ósseos sem ponta vascularizada são insatisfatórios, com taxas de consolidação óssea de apenas 40% a 67%. Em contraste, a taxa de consolidação de enxertos ósseos com retalhos vascularizados pode chegar a 88% a 91%. Os principais retalhos ósseos vascularizados utilizados na prática clínica incluem o retalho distal do rádio com ponta vascularizada (1,2-ICSRA), enxerto ósseo com implante de feixe vascular, retalho palmar do rádio, retalho ósseo ilíaco livre com ponta vascularizada e retalho ósseo do côndilo femoral medial (MFC VBG), entre outros. Os resultados de enxertos ósseos com ponta vascularizada são satisfatórios. O MFC VBG livre demonstrou eficácia no tratamento de fraturas do navicular com colapso metacarpal, utilizando o ramo articular da artéria descendente do joelho como principal ramo trófico. Em comparação com outros retalhos, o retalho MFC VBG proporciona suporte estrutural suficiente para restaurar a forma normal do osso navicular, especialmente em casos de osteocondrose por fratura do navicular com deformidade em arco dorsal (Figura 1). No tratamento da osteonecrose osteocondral do navicular com colapso progressivo do carpo, o retalho de rádio distal com ponta de 1,2-ICSRA apresenta uma taxa de consolidação óssea de apenas 40%, enquanto o retalho MFC VBG apresenta uma taxa de consolidação óssea de 100%.
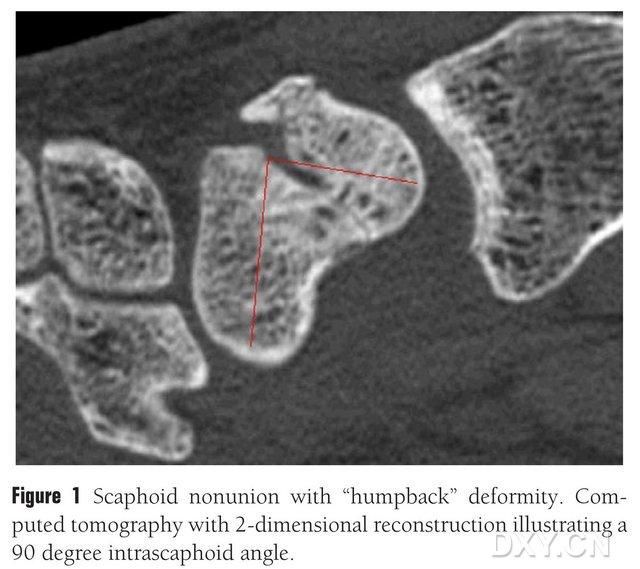
Figura 1. Fratura do osso navicular com deformidade em "costas arqueadas". A tomografia computadorizada mostra o bloco de fratura entre os ossos naviculares em um ângulo de aproximadamente 90°.
Preparação pré-operatória
Após o exame físico do punho afetado, exames de imagem devem ser realizados para avaliar o grau de colapso do punho. Radiografias simples são úteis para confirmar a localização da fratura, o grau de deslocamento e a presença de reabsorção ou esclerose da extremidade fraturada. Radiografias póstero-anteriores são utilizadas para avaliar o colapso do punho, a instabilidade dorsal do punho (DISI) utilizando uma relação de altura do punho modificada (altura/largura) ≤ 1,52 ou um ângulo radial-lunato maior que 15°. A ressonância magnética (RM) ou a tomografia computadorizada (TC) podem auxiliar no diagnóstico de desalinhamento do osso navicular ou osteonecrose. Radiografias laterais ou TC sagital oblíqua do osso navicular com um ângulo navicular > 45° sugerem encurtamento do osso navicular, conhecido como "deformidade em arco dorsal". A baixa intensidade de sinal em T1 e T2 na RM sugere necrose do osso navicular, mas a RM não tem significado clínico evidente na determinação da consolidação da fratura.
Indicações e contraindicações:
Pseudoartrose osteocondral do navicular com deformidade em arco dorsal e DISI; a ressonância magnética mostra necrose isquêmica do osso navicular, afrouxamento intraoperatório do torniquete e observação de que a extremidade fraturada do osso navicular ainda apresenta osso esclerótico branco; a falha do enxerto ósseo em cunha inicial ou da fixação interna com parafuso requer um grande enxerto ósseo estrutural VGB (>1cm³). Achados pré-operatórios ou intraoperatórios de osteoartrite da articulação radiocarpal; se ocorrer consolidação viciosa significativa do navicular com osteoartrite colapsante, pode ser necessário realizar desnervação do punho, osteotomia do navicular, artrodese quadrangular, osteotomia proximal do carpo, artrodese total do carpo, etc.; consolidação viciosa do navicular, necrose proximal, mas com morfologia óssea normal do navicular (por exemplo, fratura não deslocada do navicular com suprimento sanguíneo deficiente para o polo proximal); encurtamento da consolidação viciosa do navicular sem osteonecrose. (O retalho 1,2-ICSRA pode ser usado como substituto para um retalho de rádio distal).
Anatomia Aplicada
O MFC VBG é irrigado por vários pequenos vasos trofoblásticos interósseos (média de 30, variando de 20 a 50), sendo a irrigação sanguínea mais abundante na região posterior inferior ao côndilo femoral medial (média de 6,4), seguida pela região anterior superior (média de 4,9) (Figura 2). Esses vasos trofoblásticos são irrigados principalmente pela artéria genicular descendente (AGD) e/ou pela artéria genicular medial superior (AGMS), um ramo da artéria femoral superficial que também origina ramos dos nervos articular, musculocutâneo e/ou safeno. A AGD origina-se da artéria femoral superficial proximal à eminência medial do maléolo medial, ou a uma distância de 13,7 cm proximal à superfície articular (variando de 10,5 a 17,5 cm), e a estabilidade da ramificação foi de 89% nos espécimes cadavéricos (Figura 3). A artéria genicular descendente (AGD) origina-se da artéria femoral superficial a 13,7 cm (10,5 cm a 17,5 cm) proximal à fissura do maléolo medial ou proximal à superfície articular, com um espécime cadavérico mostrando 100% de estabilidade de ramificação e um diâmetro de aproximadamente 0,78 mm. Portanto, tanto a AGD quanto a artéria genicular superficial medial (AGSM) são aceitáveis, embora a primeira seja mais adequada para tíbias devido ao comprimento e diâmetro do vaso.
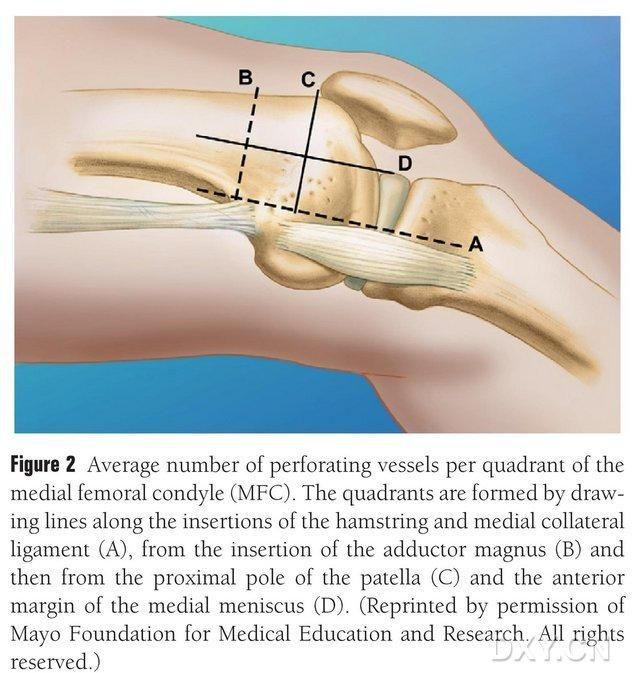
Figura 2. Distribuição dos vasos trofoblásticos do MFC em quatro quadrantes ao longo da linha horizontal entre o semitendinoso e o ligamento colateral medial A, linha do trocânter maior B, linha do polo superior da patela C, linha do menisco anterior D.
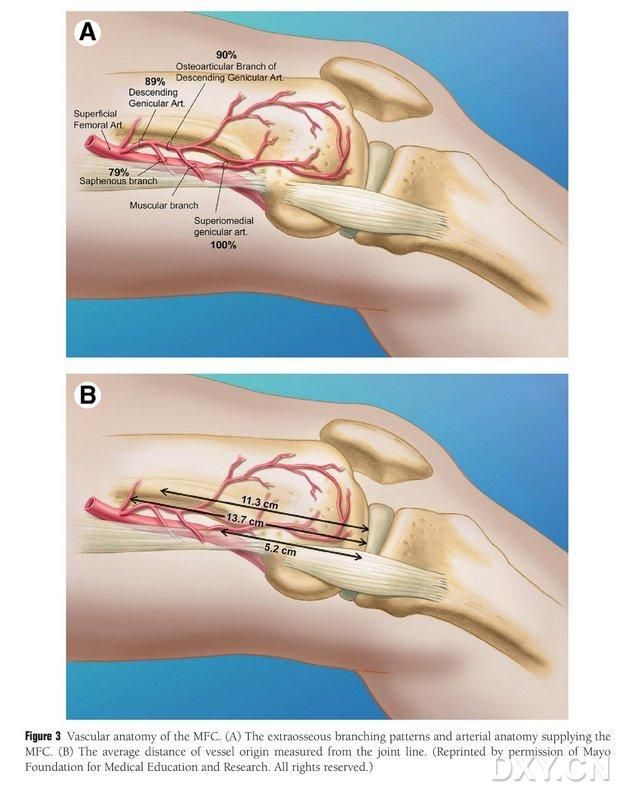
Figura 3. Anatomia vascular do côndilo femoral medial (CFM): (A) Ramos extraósseos e anatomia vascular trofoblástica do CFM, (B) Distância das origens vasculares à linha articular.
Acesso cirúrgico
O paciente é posicionado sob anestesia geral em decúbito dorsal, com o membro afetado apoiado na mesa cirúrgica da mão. Geralmente, o retalho ósseo doador é retirado do côndilo femoral medial ipsilateral, permitindo que o paciente se movimente com muletas após a cirurgia. O joelho contralateral também pode ser escolhido caso haja histórico de trauma ou cirurgia prévia no mesmo lado. O joelho é flexionado e o quadril é rodado externamente, e torniquetes são aplicados nos membros superiores e inferiores. A abordagem cirúrgica foi a abordagem de Russe estendida, com a incisão iniciando-se 8 cm proximal ao túnel transverso do carpo e estendendo-se distalmente a partir da borda radial do tendão do flexor radial do carpo, dobrando-se em direção à base do polegar e terminando ao nível do trocânter maior. A bainha do tendão do músculo longuíssimo radial é incisada e o tendão é tracionado ulnarmente, expondo-se o osso navicular por dissecção precisa ao longo dos ligamentos do semilunar radial e da cabeça do navicular radial, com cuidadosa separação dos tecidos moles periféricos do osso navicular para permitir maior exposição do mesmo (Figura 4). Confirma-se a área de pseudoartrose, a qualidade da cartilagem articular e o grau de isquemia do osso navicular. Após afrouxar o torniquete, observa-se o polo proximal do osso navicular em busca de sangramento puntiforme para determinar a presença de necrose isquêmica. Se a necrose do navicular não estiver associada à artrose radial do carpo ou intercarpal, pode-se utilizar o bloqueio do gânglio estrelado medial do côndilo femoral (MFC VGB).
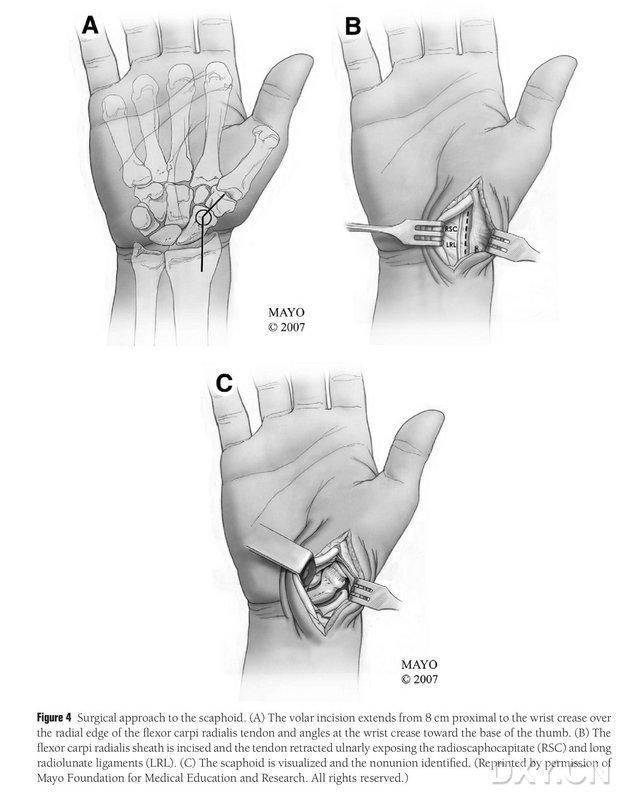
Figura 4. Abordagem cirúrgica do navicular: (A) A incisão inicia-se 8 cm proximal ao túnel transverso do carpo e estende-se pela borda radial do tendão do flexor radial do carpo até a parte distal da incisão, que é dobrada em direção à base do polegar no túnel transverso do carpo. (B) A bainha do tendão do músculo longuíssimo radial é incisada e o tendão é tracionado ulnarmente, expondo-se o osso navicular por dissecção precisa ao longo dos ligamentos do semilunar radial e da cabeça radial do navicular. (C) Identifica-se a área de descontinuidade óssea do navicular.
Uma incisão de 15 a 20 cm de comprimento é feita proximalmente à linha articular do joelho, ao longo da borda posterior do músculo femoral medial, e o músculo é retraído anteriormente para expor a vascularização do côndilo femoral medial (CFM) (Fig. 5). A vascularização do CFM é geralmente suprida pelos ramos articulares da artéria genicular descendente (AGD) e da artéria genicular supramedial (AGSM), normalmente captando o ramo articular maior da AGD e a veia correspondente. O pedículo vascular é liberado proximalmente, tomando-se o cuidado de proteger o periósteo e os vasos trofoblásticos na superfície óssea.
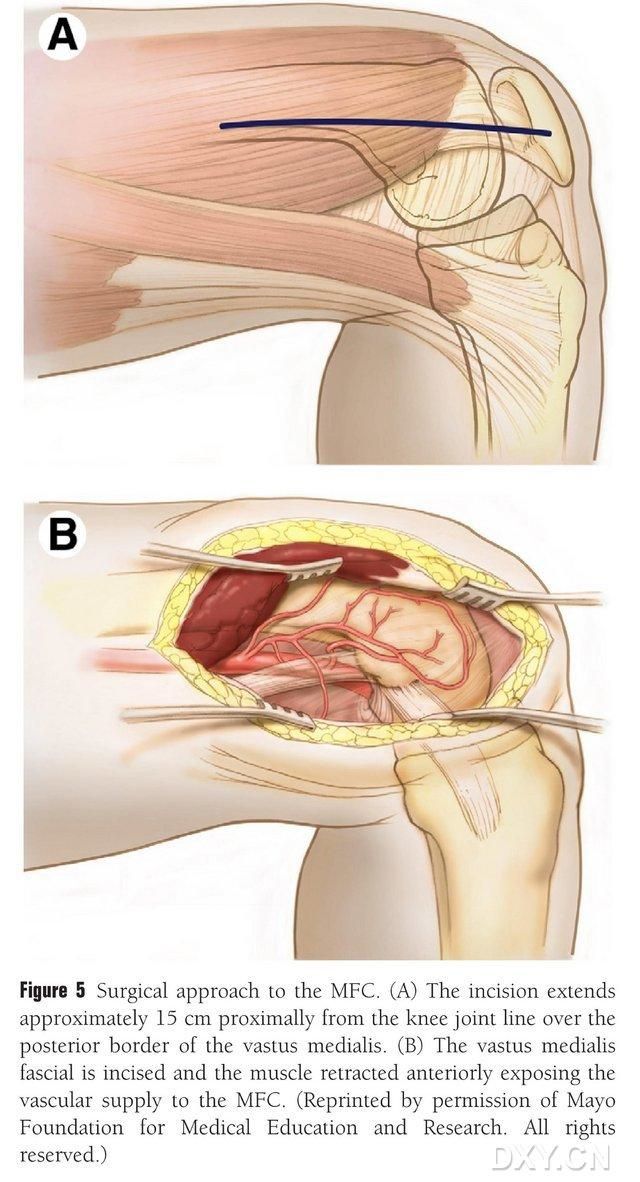
Figura 5. Acesso cirúrgico ao MFC: (A) Uma incisão de 15 a 20 cm de comprimento é feita proximalmente ao longo da borda posterior do músculo femoral medial a partir da linha articular do joelho. (B) O músculo é retraído anteriormente para expor a vascularização do MFC.
Preparação do osso navicular
A deformidade DISI do navicular deve ser corrigida e a área do enxerto ósseo osteocondral preparada antes da implantação, flexionando o punho sob fluoroscopia para restaurar um ângulo radial-lunar normal (Figura 6). Um pino de Kirschner de 0,0625 pés (aproximadamente 1,5 mm) é inserido percutaneamente, da região dorsal ao metacarpal, para fixar a articulação radial-lunar, e a lacuna da má consolidação do navicular é exposta quando o punho é estendido. O espaço da fratura foi limpo de tecido mole e ainda mais aberto com um afastador de placas. Uma pequena serra oscilante é usada para aplainar o osso e garantir que o retalho do implante se assemelhe mais a uma estrutura retangular do que a uma cunha, o que exige que a lacuna do navicular seja tratada com uma abertura maior no lado palmar do que no dorsal. Após a abertura da lacuna, o defeito é medido em três dimensões para determinar a extensão do enxerto ósseo, que geralmente tem 10-12 mm de comprimento em todos os lados do enxerto.
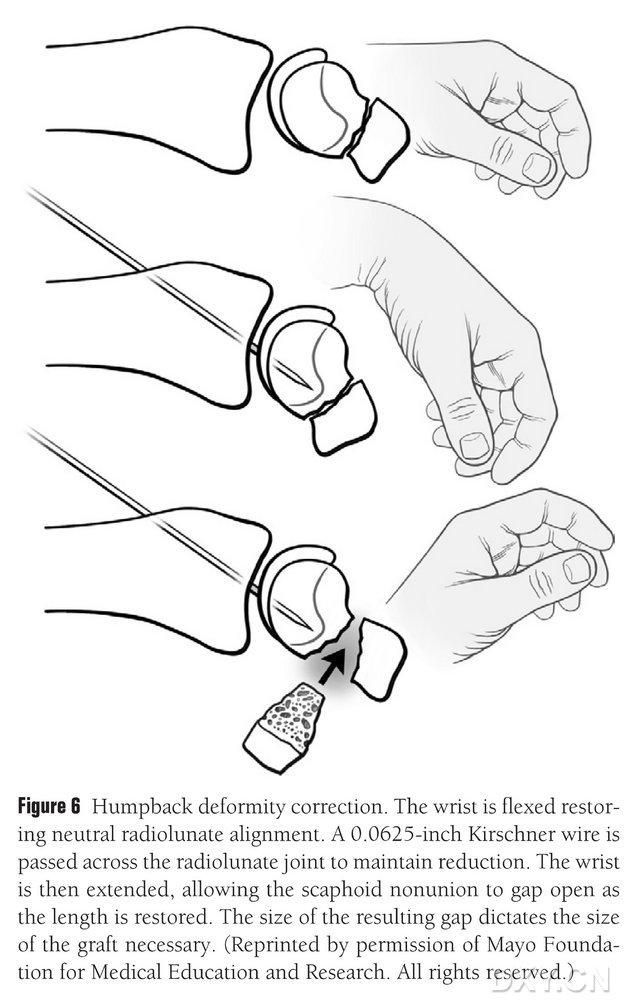
Figura 6. Correção da deformidade em arco dorsal do navicular, com flexão fluoroscópica do punho para restaurar o alinhamento radial-lunar normal. Um pino de Kirschner de 0,0625 pés (aproximadamente 1,5 mm) é inserido percutaneamente de dorsal ao metacarpo para fixar a articulação radial-lunar, expondo a lacuna da má consolidação do navicular e restaurando a altura normal do osso navicular quando o punho é estendido, sendo o tamanho da lacuna preditivo do tamanho do retalho que precisará ser interceptado.
Osteotomia
A área vascularizada do côndilo femoral medial é selecionada como a área de extração óssea, e essa área é devidamente demarcada. Deve-se ter cuidado para não lesionar o ligamento colateral medial. O periósteo é incisado e um retalho ósseo retangular, do tamanho apropriado para o retalho desejado, é cortado com uma serra oscilante, com um segundo bloco ósseo cortado a 45° ao longo de um dos lados para garantir a integridade do retalho (Fig. 7). Deve-se ter cuidado para não separar o periósteo, o osso cortical e o osso esponjoso do retalho. O torniquete do membro inferior deve ser liberado para observar o fluxo sanguíneo através do retalho, e o pedículo vascular deve ser liberado proximalmente por pelo menos 6 cm para permitir a anastomose vascular subsequente. Se necessário, uma pequena quantidade de osso esponjoso pode ser mantida dentro do côndilo femoral. O defeito condilar femoral é preenchido com um substituto de enxerto ósseo, e a incisão é drenada e fechada em camadas.
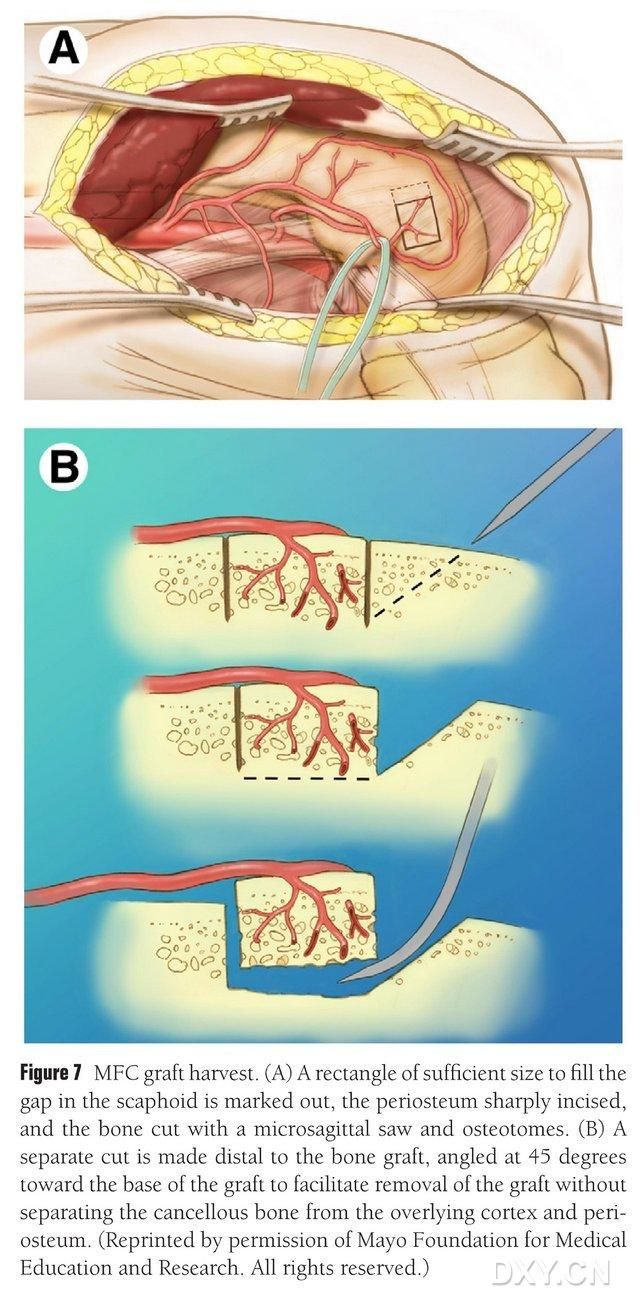
Figura 7. Remoção do retalho ósseo MFC. (A) A área da osteotomia suficiente para preencher o espaço navicular é marcada, o periósteo é incisado e um retalho ósseo retangular do tamanho apropriado para o retalho desejado é cortado com uma serra oscilante. (B) Um segundo pedaço de osso é cortado ao longo de um dos lados a 45° para garantir a integridade do retalho.
Implantação e fixação de retalho
O retalho ósseo é recortado no formato apropriado, tomando-se o cuidado de não comprimir o pedículo vascular nem remover o periósteo. O retalho é delicadamente implantado na área da falha óssea do navicular, evitando-se percussão, e fixado com parafusos ocos para navicular. Teve-se o cuidado de garantir que a margem palmar do bloco ósseo implantado ficasse alinhada com a margem palmar do osso navicular ou que estivesse ligeiramente deprimida para evitar compressão. Realizou-se fluoroscopia para confirmar a morfologia do osso navicular, a linha de força e a posição dos parafusos. A artéria do retalho vascular é anastomosada à artéria radial, término-lateralmente, e a extremidade venosa à veia acompanhante da artéria radial, término-terminalmente (Figura 8). A cápsula articular é reparada, mas o pedículo vascular é preservado.
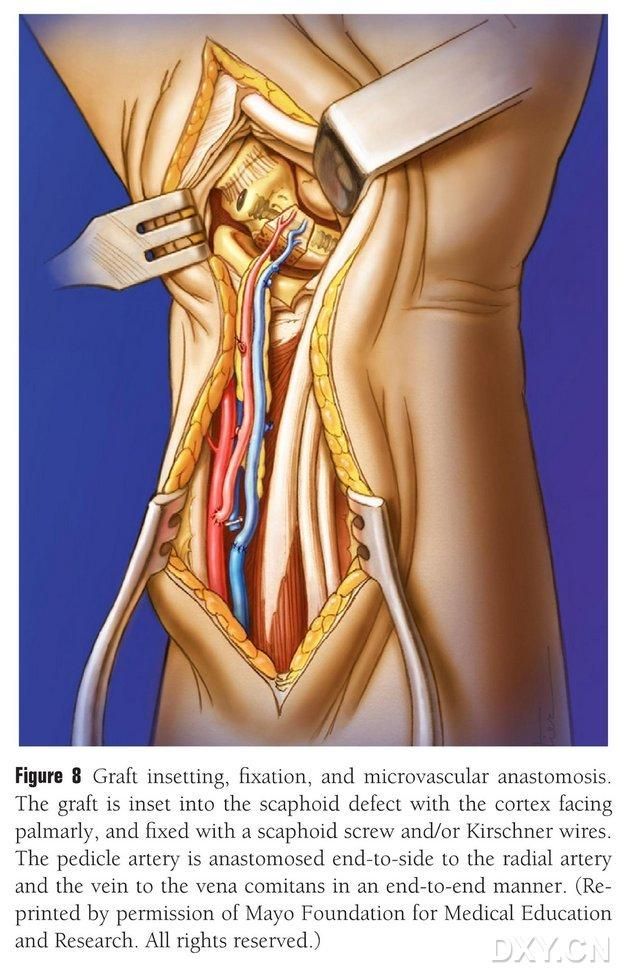
Figura 8. Implantação, fixação e anastomose vascular do retalho ósseo. O retalho ósseo é delicadamente implantado na área da falha óssea do navicular e fixado com parafusos ocos para navicular ou pinos de Kirschner. Deve-se ter cuidado para que a margem metacarpal do bloco ósseo implantado fique nivelada com a margem metacarpal do osso navicular ou levemente rebaixada para evitar compressão. A anastomose da artéria do retalho vascular com a artéria radial foi realizada término-terminal, e a ponta da veia com a veia acompanhante da artéria radial também foi realizada término-terminal.
Reabilitação pós-operatória
Aspirina oral 325 mg por dia (durante 1 mês), carga de peso no membro afetado no pós-operatório é permitida, a flexão do joelho pode reduzir o desconforto do paciente, dependendo da sua capacidade de se movimentar no momento adequado. O apoio contralateral com uma muleta pode reduzir a dor, mas o uso prolongado de muletas não é necessário. Os pontos foram removidos 2 semanas após a cirurgia e a tala de Muenster ou gesso longo do braço até o polegar foi mantida por 3 semanas. Após esse período, utiliza-se gesso curto do braço até o polegar até a consolidação da fratura. Radiografias são realizadas a cada 3-6 semanas e a consolidação da fratura é confirmada por tomografia computadorizada. Posteriormente, atividades de flexão e extensão ativas e passivas devem ser iniciadas gradualmente, e a intensidade e a frequência dos exercícios devem ser aumentadas progressivamente.
Complicações graves
As principais complicações na articulação do joelho incluem dor ou lesão nervosa. A dor no joelho ocorreu principalmente nas primeiras 6 semanas após a cirurgia, e não foram observadas perdas sensoriais ou neuroma doloroso devido a lesão do nervo safeno. As principais complicações no punho incluíram pseudoartrose refratária, dor, rigidez articular, fraqueza, osteoartrite progressiva do rádio ou dos ossos intercarpais, e também foi relatado o risco de ossificação heterotópica periosteal.
Enxerto ósseo vascularizado livre do côndilo femoral medial para pseudoartrose do escafoide com necrose avascular do polo proximal e colapso do carpo.
Data da publicação: 28 de maio de 2024










