Fratura transversa com cominuição leve ou ausente: no caso de fratura do metacarpo (colo ou diáfise), o reposicionamento é feito por tração manual. A falange proximal é flexionada ao máximo para expor a cabeça do metacarpo. Uma incisão transversa de 0,5 a 1 cm é realizada e o tendão extensor é retraído longitudinalmente na linha média. Sob controle fluoroscópico, um fio-guia de 1,0 mm é inserido ao longo do eixo longitudinal do punho. A ponta do fio-guia é romba para evitar a penetração cortical e facilitar o deslizamento dentro do canal medular. Após a determinação da posição do fio-guia por fluoroscopia, a placa óssea subcondral é fresada utilizando-se apenas uma broca oca. O comprimento adequado do parafuso é calculado a partir de imagens pré-operatórias. Na maioria das fraturas metacarpais, com exceção do quinto metacarpo, utilizamos um parafuso de 3,0 mm de diâmetro. Utilizamos parafusos ocos sem cabeça AutoFIX (Little Bone Innovations, Morrisville, PA). O comprimento máximo utilizável de um parafuso de 3,0 mm é de 40 mm. Este comprimento é menor que o comprimento médio do osso metacarpal (aproximadamente 6,0 cm), mas suficiente para que as roscas se encaixem na medula e o parafuso fique firmemente fixado. O diâmetro da cavidade medular do quinto metacarpal costuma ser grande, e neste caso utilizamos um parafuso de 4,0 mm com diâmetro máximo de até 50 mm. Ao final do procedimento, garantimos que a rosca caudal esteja completamente enterrada abaixo da linha da cartilagem. Por outro lado, é importante evitar a implantação da prótese muito profundamente, especialmente em casos de fraturas do colo do metacarpo.
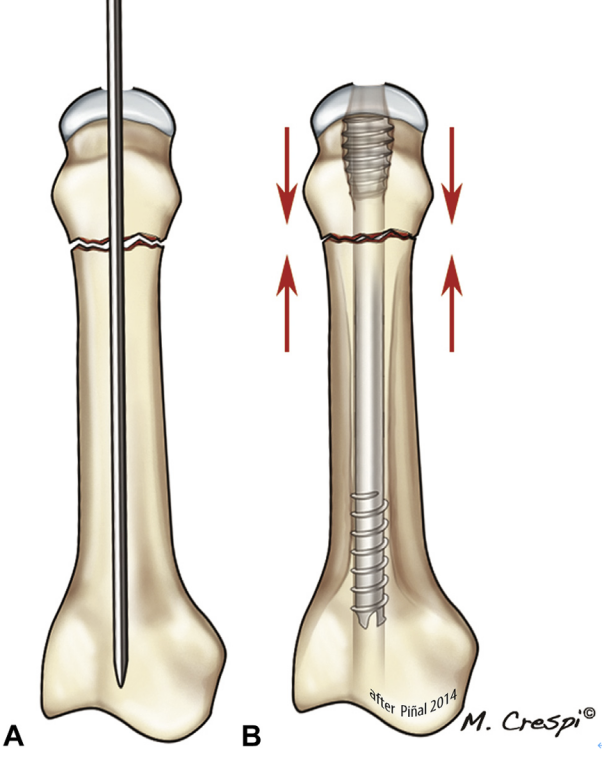
Figura 14. Em A, a fratura típica do colo femoral não é cominutiva e a cabeça requer profundidade mínima, pois o córtex B será comprimido.
A abordagem cirúrgica para uma fratura transversa da falange proximal foi semelhante (Fig. 15). Realizamos uma incisão transversa de 0,5 cm na cabeça da falange proximal, com a articulação interfalângica proximal em flexão máxima. Os tendões foram separados e retraídos longitudinalmente para expor a cabeça da falange proximal. Para a maioria das fraturas da falange proximal, utilizamos um parafuso de 2,5 mm, mas para falanges maiores, utilizamos um parafuso de 3,0 mm. O comprimento máximo do parafuso CHS de 2,5 mm atualmente utilizado é de 30 mm. Tomamos cuidado para não apertar demais os parafusos. Como os parafusos são autoperfurantes e autorroscantes, eles podem penetrar na base da falange com mínima resistência. Uma técnica semelhante foi utilizada para fraturas da falange média, com a incisão iniciando na cabeça da falange média para permitir a colocação retrógrada dos parafusos.
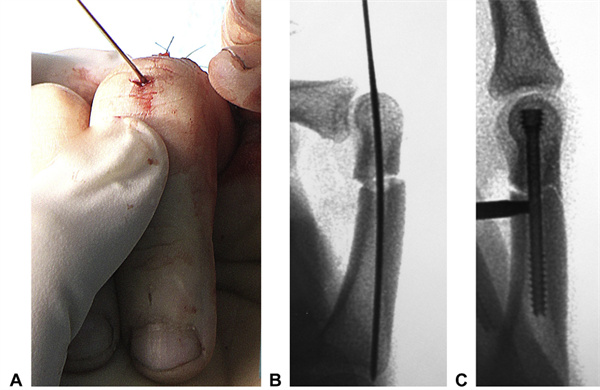
Figura 15. Visão intraoperatória de um caso de falange transversa. AA: Um fio-guia de 1 mm foi inserido através de uma pequena incisão transversa ao longo do eixo longitudinal da falange proximal. B: O fio-guia foi posicionado para permitir o ajuste fino do reposicionamento e a correção de quaisquer rotações. CA: Um CHS de 2,5 mm foi inserido e enterrado na cabeça do metacarpo. Devido ao formato particular das falanges, a compressão pode resultar na separação do córtex metacarpal. (Mesmo paciente da Figura 8)
Fraturas cominutivas: a compressão sem suporte durante a inserção da tala de compressão pode levar ao encurtamento dos metacarpos e falanges (Fig. 16). Portanto, apesar de o uso da tala de compressão ser, em princípio, proibido nesses casos, encontramos uma solução para os dois cenários mais comuns que enfrentamos.
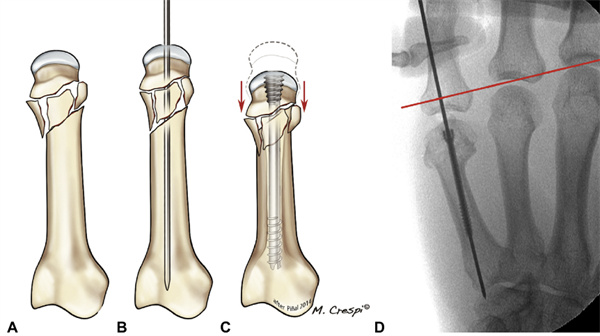
FIGURA 16 AC Se a fratura não tiver suporte cortical, o aperto dos parafusos resultará no colapso da fratura, apesar da redução completa.D Exemplos típicos da série dos autores correspondentes a casos de encurtamento máximo (5 mm). A linha vermelha corresponde à linha metacarpal.
Para fraturas submetacarpais, utilizamos uma técnica modificada baseada no conceito arquitetônico de reforço (ou seja, elementos estruturais usados para suportar ou reforçar uma estrutura, resistindo à compressão longitudinal e, portanto, sustentando-a). Ao formar um Y com dois parafusos, a cabeça do metacarpo não colapsa; denominamos essa técnica de reforço em Y. Assim como no método anterior, um fio-guia longitudinal de 1,0 mm com ponta romba é inserido. Mantendo o comprimento correto do metacarpo, outro fio-guia é inserido, porém em um ângulo em relação ao primeiro, formando assim uma estrutura triangular. Ambos os fios-guia são expandidos utilizando uma broca guia para expandir a medula. Para os parafusos axiais e oblíquos, geralmente utilizamos parafusos de 3,0 mm e 2,5 mm de diâmetro, respectivamente. O parafuso axial é inserido primeiro até que a rosca caudal fique nivelada com a cartilagem. Em seguida, um parafuso de deslocamento de comprimento apropriado é inserido. Como não há espaço suficiente no canal medular para dois parafusos, o comprimento dos parafusos oblíquos precisa ser cuidadosamente calculado, e os parafusos axiais só devem ser fixados aos parafusos oblíquos depois de estarem suficientemente inseridos na cabeça do metacarpo para garantir estabilidade adequada sem protrusão do parafuso. O primeiro parafuso é então avançado até estar totalmente inserido. Isso evita o encurtamento axial do metacarpo e o colapso da cabeça, que podem ser prevenidos com o uso de parafusos oblíquos. Realizamos exames fluoroscópicos frequentes para garantir que o colapso não ocorra e que os parafusos estejam travados dentro do canal medular (Fig. 17).
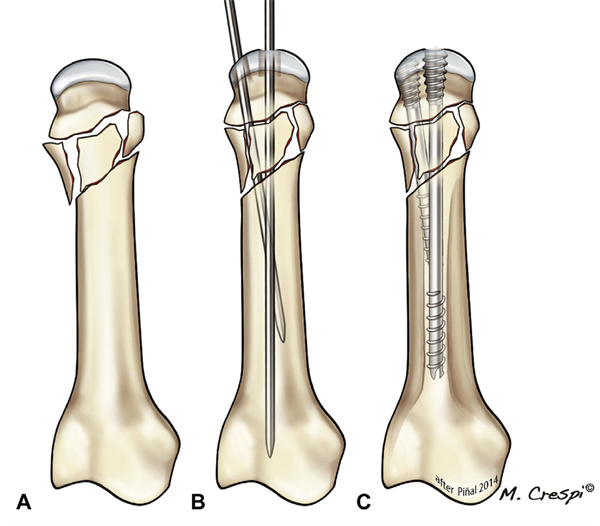
Figura 17 Tecnologia de suporte em Y CA
Quando a cominuição afetava o córtex dorsal na base da falange proximal, desenvolvemos um método modificado, que denominamos fixação axial, pois o parafuso atua como uma viga dentro da falange. Após o reposicionamento da falange proximal, o fio-guia axial foi introduzido no canal medular o mais dorsalmente possível. Um parafuso CHS ligeiramente mais curto que o comprimento total da falange (2,5 ou 3,0 mm) é então inserido até que sua extremidade anterior encontre a placa subcondral na base da falange. Nesse ponto, as roscas caudais do parafuso são travadas no canal medular, atuando como um suporte interno e fixando a base da falange. Múltiplos exames fluoroscópicos são necessários para evitar a penetração articular (Figura 18). Dependendo do padrão da fratura, outros parafusos ou combinações de dispositivos de fixação interna podem ser necessários (Figura 19).
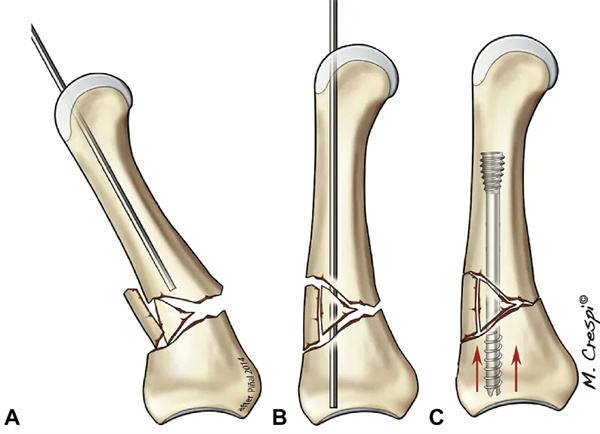
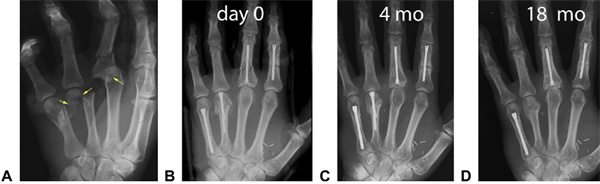
Figura 19: Diferentes métodos de fixação em pacientes com lesões por esmagamento. Fratura submetacarpal cominutiva grave do dedo anelar com luxação composta da base do dedo médio (seta amarela apontando para a área da fratura cominutiva). B: Foi utilizado um CHS padrão de 3,0 mm no dedo indicador, paracentese de 3,0 mm no dedo médio cominutivo, suporte em Y no dedo anelar (e enxerto em um único estágio do defeito) e CHS de 4,0 mm no dedo mínimo. F: Retalhos livres foram utilizados para cobertura de tecidos moles. C: Radiografias após 4 meses. O metacarpo do dedo mínimo consolidou. Algumas crostas ósseas se formaram em outros locais, indicando consolidação secundária da fratura. D: Um ano após o acidente, o retalho foi removido; embora assintomático, um parafuso foi removido do metacarpo do dedo anelar devido à suspeita de penetração intra-articular. Na última consulta, foram obtidos bons resultados (≥240° TAM) em cada dedo. Alterações na articulação metacarpofalângica do dedo médio tornaram-se evidentes aos 18 meses.
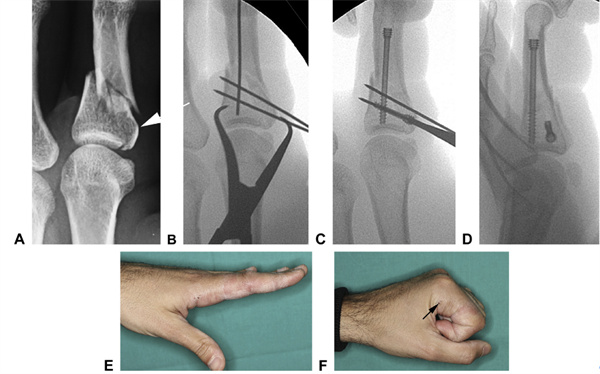
Fig. 20 A Fratura do dedo indicador com extensão intra-articular (indicada pelas setas), que foi convertida em uma fratura mais simples por meio de B fixação temporária da fratura articular com um fio de Kirschner. C Isso criou uma base estável na qual um parafuso longitudinal de suporte foi inserido. D Após a fixação, a estrutura foi considerada estável, permitindo movimento ativo imediato. E, F Amplitude de movimento em 3 semanas (setas marcando os pontos de entrada dos parafusos basais)
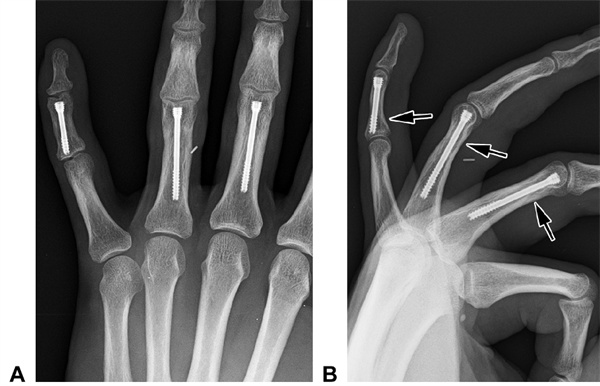
Figura 21. Radiografias ortostática posterior e lateral (B) do paciente A. As três fraturas transversais do paciente (indicadas pelas setas) foram tratadas com parafusos canulados de 2,5 mm. Não foram observadas alterações significativas nas articulações interfalângicas após 2 anos.
Data da publicação: 18/09/2024










