A fratura de Hoffa é uma fratura do plano coronal do côndilo femoral. Foi descrita pela primeira vez por Friedrich Busch em 1869 e relatada novamente por Albert Hoffa em 1904, recebendo seu nome em homenagem a ele. Enquanto as fraturas geralmente ocorrem no plano horizontal, as fraturas de Hoffa ocorrem no plano coronal e são muito raras, sendo frequentemente negligenciadas no diagnóstico clínico e radiológico inicial.
Quando ocorre uma fratura de Hoffa?
As fraturas de Hoffa são causadas por força de cisalhamento no côndilo femoral do joelho. Lesões de alta energia frequentemente causam fraturas intercondilares e supracondilares do fêmur distal. Os mecanismos mais comuns incluem acidentes automobilísticos e quedas de altura. Lewis et al. apontaram que a maioria dos pacientes com lesões relacionadas sofreu impacto direto no côndilo femoral lateral ao pilotar uma motocicleta com o joelho flexionado a 90°.
Quais são as manifestações clínicas da fratura de Hoffa?
Os principais sintomas de uma fratura de Hoffa isolada são derrame articular e hemartrose no joelho, edema, e leve genu varo ou valgo e instabilidade. Ao contrário das fraturas intercondilares e supracondilares, as fraturas de Hoffa são mais frequentemente descobertas incidentalmente durante exames de imagem. Como a maioria das fraturas de Hoffa resulta de traumas de alta energia, lesões combinadas no quadril, pelve, fêmur, patela, tíbia, ligamentos do joelho e vasos poplíteos devem ser descartadas.
Quando houver suspeita de fratura de Hoffa, como se deve realizar as radiografias para evitar um diagnóstico incorreto?
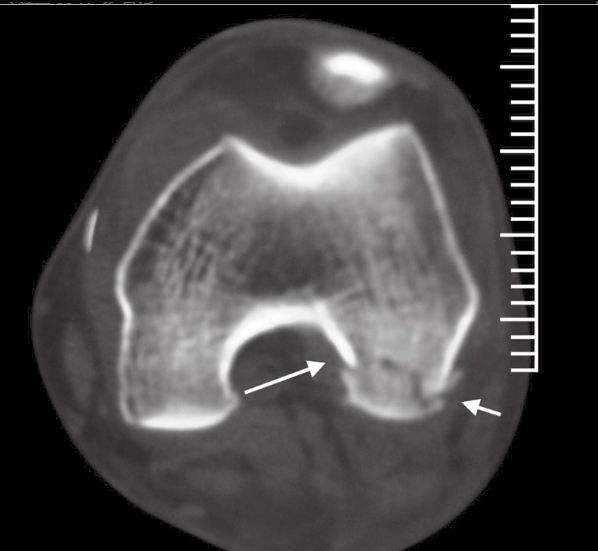
Radiografias anteroposteriores e laterais padrão são realizadas rotineiramente, e incidências oblíquas do joelho são feitas quando necessário. Quando a fratura não apresenta deslocamento significativo, muitas vezes é difícil detectá-la em radiografias. Na incidência lateral, observa-se, por vezes, uma ligeira discordância da linha articular femoral, com ou sem deformidade em valgo do côndilo, dependendo do côndilo envolvido. Dependendo do contorno do fêmur, uma descontinuidade ou degrau na linha de fratura pode ser observado na incidência lateral. No entanto, em uma incidência lateral verdadeira, os côndilos femorais não se sobrepõem, enquanto que, se os côndilos estiverem encurtados e deslocados, podem se sobrepor. Portanto, uma visualização incorreta da articulação normal do joelho pode gerar uma impressão errônea, que pode ser evidenciada por incidências oblíquas. Assim, o exame de tomografia computadorizada (TC) é necessário (Figura 1). A ressonância magnética (RM) pode auxiliar na avaliação dos tecidos moles ao redor do joelho (como ligamentos ou meniscos) em busca de danos.
A Figura 1 da tomografia computadorizada mostrou que o paciente apresentava uma fratura de Hoffa tipo Letenneur II C do côndilo femoral lateral.
Quais são os tipos de fraturas de Hoffa?
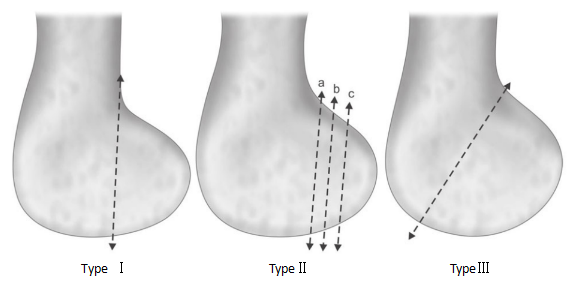
As fraturas de Hoffa são divididas em tipo B3 e tipo 33.b3.2 na classificação AO/OTA, de acordo com a classificação de Muller. Posteriormente, Letenneur et al. dividiram a fratura em três tipos com base na distância da linha de fratura femoral em relação ao córtex posterior do fêmur.
Figura 2: Classificação de Letenneur das fraturas de Hoffa
Tipo I:A linha de fratura está localizada e é paralela ao córtex posterior da diáfise femoral.
Tipo II:A distância da linha de fratura até a cortical posterior do fêmur é subdividida em subtipos IIa, IIb e IIc, de acordo com a distância entre a linha de fratura e a cortical posterior do osso. O tipo IIa é o mais próximo da cortical posterior da diáfise femoral, enquanto o tipo IIc é o mais distante.
Tipo III:Fratura oblíqua.
Como elaborar um plano cirúrgico após o diagnóstico?
1. Seleção da fixação interna: Geralmente, acredita-se que a redução aberta e a fixação interna sejam o padrão ouro. Para fraturas de Hoffa, a seleção de implantes de fixação adequados é bastante limitada. Parafusos de compressão ocos parcialmente roscados são ideais para fixação. As opções de implantes incluem parafusos de compressão ocos parcialmente roscados de 3,5 mm, 4 mm, 4,5 mm e 6,5 mm e parafusos de Herbert. Quando necessário, placas antiderrapantes adequadas também podem ser utilizadas. Jarit descobriu, por meio de estudos biomecânicos em cadáveres, que parafusos de compressão póstero-anteriores são mais estáveis do que parafusos de compressão ântero-posteriores. No entanto, o papel orientador dessa descoberta na prática clínica ainda não está claro.
2. Técnica cirúrgica: Quando uma fratura de Hoffa é acompanhada por fraturas intercondilares e supracondilares, deve-se dar atenção especial a essa condição, pois o planejamento cirúrgico e a escolha da fixação interna são determinados com base nessa situação. Se o côndilo lateral estiver dividido coronalmente, a exposição cirúrgica é semelhante à de uma fratura de Hoffa. No entanto, não é aconselhável usar um parafuso condilar dinâmico; em vez disso, deve-se optar por uma placa anatômica, placa de suporte condilar ou placa LISS para a fixação. O côndilo medial é difícil de fixar através da incisão lateral. Nesse caso, uma incisão anteromedial adicional é necessária para reduzir e fixar a fratura de Hoffa. Em qualquer caso, todos os principais fragmentos ósseos condilares são fixados com parafusos de compressão após a redução anatômica do côndilo.
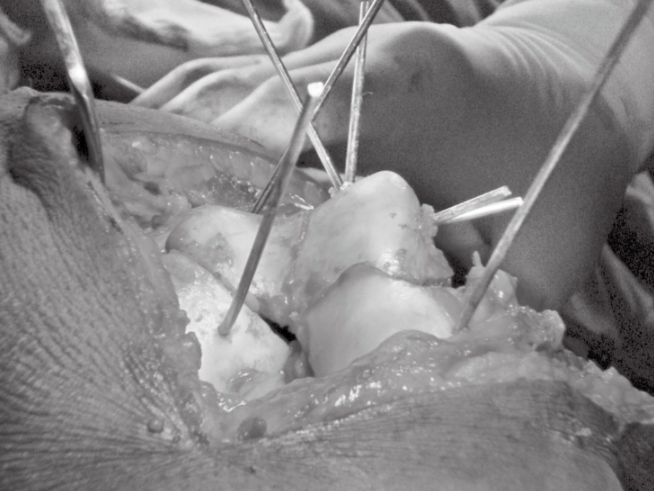
- Método cirúrgico: O paciente é posicionado em decúbito dorsal em uma mesa de fluoroscopia com torniquete. Um apoio é utilizado para manter o ângulo de flexão do joelho em torno de 90°. Para fraturas simples de Hoffa medial, o autor prefere utilizar uma incisão mediana com abordagem parapatelar medial. Para fraturas de Hoffa lateral, utiliza-se uma incisão lateral. Alguns médicos sugerem que a abordagem parapatelar lateral também é uma opção viável. Após a exposição das extremidades da fratura, realiza-se a exploração cirúrgica de rotina e, em seguida, as extremidades da fratura são limpas com uma cureta. Sob visão direta, a redução é realizada utilizando uma pinça de redução pontual. Se necessário, a técnica de "joystick" com fios de Kirschner é utilizada para a redução, e os fios de Kirschner são utilizados para a redução e fixação, prevenindo o deslocamento da fratura, mas não devem impedir a implantação de outros parafusos (Figura 3). Utilize pelo menos dois parafusos para obter uma fixação estável e compressão interfragmentária. Perfure perpendicularmente à fratura e afastando-se da articulação patelofemoral. Evite perfurar a cavidade articular posterior, preferencialmente com auxílio de fluoroscopia com arco em C. Os parafusos são inseridos com ou sem arruelas, conforme necessário. Devem ser embutidos e ter comprimento suficiente para fixar a cartilagem subarticular. Durante a cirurgia, o joelho é inspecionado quanto a lesões concomitantes, estabilidade e amplitude de movimento, e uma irrigação abundante é realizada antes do fechamento da ferida.
Figura 3. Redução e fixação temporária de fraturas bicondilares de Hoffa com fios de Kirschner durante a cirurgia, utilizando os fios de Kirschner para afastar os fragmentos ósseos.
Data da publicação: 12/03/2025